Лечение ожирения - Бариатрические операции
Что приводит к ожирению и как с этим бороться? Как поможет Бариатрия? На вопросы отвечает главный хирург отделения Больницы СКЖД.
Чтобы узнать варианты лечения и стоимость операций
пройдите консультацию у ведущего хирурга клиники.
Заведующий Отделением Хирургии больницы СКЖД Карукес Р. В. имеет обширный опыт и более 20 лет успешной практики. Запишитесь на прием и задайте свои вопросы специалисту.
Бариатрические операции
Успешно проводятся операции по шунтированию, уменьшению желудка.
Вид бариатрической операции определяется на основе анализов и состояния пациента.
Содержание:
Где лечить ожирение в Ростове-на-дону?
Бариатрическая хирургия - метод борьбы с ожирением
Лечение сахарного диабета 2 типа с помощью операций бариатрии
Обследование перед бариатрической операцией
Продольная (рукавная) резекция желудка
Проблема ожирения - почему я набираю вес?
Заведующий отделением,
врач высшей категории
Карукес Роман Викторович
Как это не печально, но с развитием научно - технического прогресса и урбанизации человек стал испытывать психоэмоциональные перегрузки на работе, дома, в обществе. К основным факторам, способствующим ожирению, можно отнести:
- Напряженный режим трудовой жизни, ненормированный рабочий день, ночная работа. Люди больше времени проводят на работе, высокая конкуренция, необходимость работать на нескольких работах для обеспечения достойного уровня жизни.
- Изменение пищевого поведения. В современном мире люди отдают приоритет так называемому “фаст-фуду”, содержащему много жиров и сахара, и поэтому являющемуся высококалорийной едой. В России, Европе и США это связывают с дешевизной этих продуктов по сравнению с традиционной пищей.
- Малоподвижный образ жизни. Повальное увлечение гаджетами, компьютерами, широкое распространение интерактивного телевидения привело к тому, что люди предпочитают просиживать за ними часами, а то и днями, практически без движения.
- Отказ от прогулок в парке, активных занятий спортом - все это отходит на второй план. А рост числа автомобилей приводит к тому, что проще съездить в магазин за углом, чем прогуляться до него.
Все это приводит к набору избыточной массы тела.
Ожирение — хроническое, опасное для жизни заболевание, вызванное накоплением избыточного количества жира в организме, приводящее к серьезным медицинским последствиям.
Ожирение приводит к сахарному диабету
На фоне ожирения в первую очередь развивается метаболический синдром - нарушение обмена углеводов, жиров, мочевой кислоты, повышение артериального давления.
Метаболический синдром – не диагноз, это целая группа факторов риска, приводящих к сердечно-сосудистым заболеваниям и сахарному диабету 2 типа.
Где лечить ожирение в Ростове-на-дону?
Чтобы узнать варианты лечения и стоимость операций
пройдите консультацию у ведущего хирурга клиники.
Заведующий Отделением Хирургии больницы СКЖД Карукес Р. В. имеет обширный опыт и более 20 лет успешной практики. Запишитесь на прием и задайте свои вопросы специалисту.
Лишний вес - прямой путь к осложнениям и заболеваниям опасным для жизни
На фоне ожирения в результате сложных метаболических изменений развивается ситуация, когда рецепторы клеток становятся нечувствительны к инсулину (гормону, который позволяет клеткам поглощать глюкозу из крови и влияющий на жировую ткань), развивается так называемая инсулин-резистентность. При этом поджелудочная железа продолжает вырабатывать инсулин в еще большем количестве, но глюкоза не поглощается клетками организма. Также избыток инсулина предотвращает распад жировой ткани.
Запускается целый каскад гормональных изменений, ухудшающий ситуацию и приводящий к увеличению жировой ткани и формированию порочного круга. Борьба с ожирением — это и борьба с диабетом.
Дальнейшее прогрессирование сахарного диабета приводит к поражению большей части органов и систем. В итоге - атеросклероз артерий нижних конечностей с развитием гангрены, снижение зрения, ишемическая болезнь сердца, нарушения мозгового кровообращения.
Ожирение приводит к болезням сердца
 У пациентов с ожирением резко возрастает риск развития коронарной болезни сердца и других сердечно-сосудистых заболеваний. Ожирение относится к факторам риска развития сердечно–сосудистых заболеваний (ССЗ), сахарного диабета. В связке с Ишемической болезнью сердца способствует ее прогрессированию и повышению смертности.
У пациентов с ожирением резко возрастает риск развития коронарной болезни сердца и других сердечно-сосудистых заболеваний. Ожирение относится к факторам риска развития сердечно–сосудистых заболеваний (ССЗ), сахарного диабета. В связке с Ишемической болезнью сердца способствует ее прогрессированию и повышению смертности.
Запишитесь на прием для точной Диагностики.
Опытный врач ответит на волнующие Вас вопросы и назначит верное лечение.
Cмертность от рака при ожирении значительно возрастает
Локализация опухоли / Рост смертности
Рак тела матки > в 5,4 раза
Рак желчного пузыря > в 3,6 раз
Рак шейки матки > в 2,4 раза
Рак яичников > в 1,6 раз
Рак молочной железы > в 1,5 раз
Колоректальный рак > в 1,7 раз
Рак предстательной железы > в 1,3 раз
Продолжительность жизни людей, страдающих ожирением, укорачивается на 7-10 лет в зависимости от пола, возраста и национальности.
Кроме того, лечение таких сопряженных с ожирением заболеваний как остеоартроз, синдром ночного апноэ, бесплодие, депрессия, желчнокаменная болезнь требуют существенных финансовых затрат. Вдобавок к лишним килограммам приходит серьезная патология, часто не одна.
Хирурги больницы СКЖД города Батайска постоянно повышают уровень своей квалификации, используя передовые методы лечения.
Выберите врача, у которого хотите пройти консультацию и запишитесь на прием.
Болезни при ожирении
- Сахарный диабет 2-го типа
- Ишемическая болезнь сердца (ИБС) и хроническая сердечная недостаточность
- Артериальная гипертензия. Повышенное артериальное давление практически всегда является спутником ожирения и требует постоянного приема гипотензивных препаратов (в большинстве случаев нескольких препаратов)
- Синдром обструктивного апноэ во сне. Это состояние, характеризующееся наличием храпа, периодически повторяющимся частичным или полным прекращением дыхания во время сна, достаточно продолжительным, чтобы привести к снижению уровня кислорода в крови, грубой фрагментации сна и избыточной дневной сонливости. Одним из ярко выраженных симптомов является ночной храп. Это состояние зачастую приводит к ночным инсультам, инфарктам, нарушениям ритма, внезапной смерти, а также является одной из причин засыпания за рулем
- Остеоартрозы. Риск возникновения артрозов крупных суставов нижних конечностей на фоне ожирения возрастает в 2-10 раз. Это приводит к еще большему ограничению двигательной активности пациентов и еще большему набору жировой массы
- Злокачественные опухоли отдельных локализаций. С ростом избыточного веса растет и риск заболеваемостью злокачественными опухолями, а также возрастает и смертность от этих заболеваний
- Некоторые репродуктивные нарушения. У женщин с ожирением различные нарушения менструального цикла встречаются в 4 раза, бесплодие в 2,7 раза чаще, по сравнению с женщинами, имеющими нормальную массу тела. У мужчин - эректильная дисфункция и бесплодие, что связано с низким содержанием тестостерона.
- Также возрастает риск заболеваемости желчнокаменной болезнью, неалкогольным стеатогепатитом.
Пациенты помимо неудовлетворенности своим телом, внешним видом, еще испытывают дискриминацию при поиске работы, либо вообще не могут работать из-за сверхожирения.
Какой врач лечит ожирение?
Для успешного лечения ожирения в хирургическом отделении железнодорожной больницы СКЖД Батайска осуществляется командный подход с участием специалистов разного профиля. В команду входят: бариатрический хирург, эндокринолог, кардиолог, сомнолог, диетолог, ортопед.
Доступна Онлайн консультация
Задайте свой вопрос врачу.
Запишитесь на прием для постановки точного диагноза.
Алгоритм лечения ожирения специалистами клиники
Первая рекомендация - физическая активность и профилактика сердечно-сосудистых заболеваний - не менее 150 минут в неделю аэробных физических нагрузок таких как ходьба (желательно в быстром темпе), езда на велосипеде, ходьба по лестнице. Изменение образа жизни является первым и обязательным этапом лечения ожирения.
Какое питание включено в терапию для лечения ожирения?
- Гипокалорийное на этапе снижения массы тела не менее 1200 – 1500 ккал в сутки
- Эукалорийное на этапе стабилизации массы тела расчет по формуле ВОЗ, 1998 г.
- Сбалансированное по макронутриентам белки – 15%, жиры – 25%, углеводы – 60%
- Регулярное - 3 основных приема пищи и 2 перекуса
- Разнообразное с учетом вкусов, материальных возможностей, традиций
Стоит сказать, что для большинства пациентов, страдающих морбидным ожирением, настойчивая замена питания на достаточно продолжительный срок представляет невыполнимую задачу. В связи с этим, при неэффективности или малой эффективности диетотерапии, эндокринологи подключают лекарственную терапию.
На сегодняшний день диетотерапия и лечение лекарствами являются малоэффективными способами лечения ожирения. Всего 6% пациентов способны снизить и удержать вес на достигнутых значениях. Большинство перестают соблюдать рекомендации и стремительно набирают прежний, и часто - гораздо больший вес.
И как оказалось, неоценимую помощь в борьбе с ожирением, метаболическими нарушениями смогли оказать абдоминальные хирурги, которые выявили, что пациенты перенесшие резекции желудка или обширные резекции кишечника практически не набирают вес и даже снижают его со стойкими результатами.
Было отмечено - у части пациентов с диабетом 2 типа, происходила нормализация показателей глюкозы в крови. Также нормализовались показатели холестерина и жиров низкой плотности. Из этих наблюдений родилась идея использовать подобные операции для коррекции ожирения, а затем и лечения сахарного диабета 2 типа.
Так родился новый раздел хирургии бариатрическая хирургия.
Бариатрическая хирургия - современный метод лечения ожирения
 В хирурги больницы СКЖД Батайска успешно проводят операции бариатрии - самый эффективный и современный способ в борьбе с ожирением. Метод значительно сокращает частоту развития сопутствующих ожирению заболеваний.
В хирурги больницы СКЖД Батайска успешно проводят операции бариатрии - самый эффективный и современный способ в борьбе с ожирением. Метод значительно сокращает частоту развития сопутствующих ожирению заболеваний.
Хирурги больницы СКЖД города Батайска постоянно повышают уровень своей квалификации, используя передовые методы лечения.
Выберите врача, у которого хотите пройти консультацию и запишитесь на прием.
Рост числа людей с ожирением и сопутствующими ожирению заболеваниями приобрел характер настоящей эпидемии. Ещё в 2005 году один из корифеев бариатрии Николо Скопинаро сказал: «Если бы сегодня была поставлена задача прооперировать всех пациентов с ожирением, которым показано хирургическое лечение, на это не хватило бы ни хирургов, ни оснащения клиник мира».
На сегодняшний день хирургическое отделение больницы СКЖД Батайска обладает всем необходимым оснащением, а специалисты клиники имеют обширный опыт в проведении бариатрических операций.
Запишитесь на прием для точной Диагностики.
Опытный врач ответит на волнующие Вас вопросы и назначит верное лечение.
Борьба с ожирением с помощь бариатрии - кому можно делать такую операцию?
Бариатрические операции в Хирургическом отделении больницы СКЖД Батайска показаны пациентам в возрасте от 18 до 60 лет со следующими характеристиками:
- С ИМТ более 40 кг/м2
- С ИМТ 35-40 кг/м2 при наличии сопутствующих ожирению заболеваний, при которых следует ожидать улучшения по мере снижения массы тела (сахарный диабет, заболевания сердечно-сосудистой системы, поражение суставов, ассоциированные психологические проблемы)
В расчет может браться как текущий ИМТ, так и максимальный, имевший место ранее.
Обратите внимание
- потеря веса, достигнутая посредством интенсивного лечения перед бариатрической операцией, и снижение ИМТ ниже 35-40 кг/м2 не является противопоказанием для операции
- бариатрическая хирургия показана тем пациентам, которым удалось снизить вес консервативными методиками, но они не смогли долгосрочно удерживать полученный результат и начали вновь набирать вес (даже в случае, если ИМТ не достиг 35-40 кг/м2). В качестве кандидатов на операцию могут рассматриваться пациенты, которым не удалось снизить или удержать вес, несмотря на проводимое лечение.
- необходимо учитывать, что для пациентов азиатского происхождения норма ИМТ может быть снижена на 2,5 пункта. Это связано с тем, что наличие избыточного веса у азиатов связано с большей вероятностью возникновения ассоциированных заболеваний, чем эквивалентное увеличение веса у европейцев.
Пациент должен показать свою комплаентность в форме подписанного медицинского соглашения - Вы должны принять выбранный метод лечения и следовать указаниям лечащего врача.
Какие результаты получает пациент в ходе лечения ожирения в Хирургии СКЖД Батайска?
Снижение массы тела до такого уровня, при котором достигается максимально возможное уменьшение риска для здоровья и улучшение течения заболеваний, ассоциированных с ожирением. Поддержание достигнутого результата
Чтобы узнать варианты лечения и стоимость операций
пройдите консультацию у ведущего хирурга клиники.
Заведующий Отделением Хирургии больницы СКЖД Карукес Р. В. имеет обширный опыт и более 20 лет успешной практики. Запишитесь на прием и задайте свои вопросы специалисту.
Лечение сахарного диабета 2 типа с помощью операций бариатрии
Сахарный диабет 2 типа может рассматриваться как обратимое заболевание. Бариатрическая хирургия подтвердила свою эффективность в лечении пациентов с таким видом диабета. Доказано, что после операции у пациентов с ИМТ больше 35 функция бета-клеток поджелудочной железы улучшается.
Условия, при которых лечение диабета посредством бариатрической операции можно считать успешным
- Доза инсулина после операции снизилась на 25% и более
- Доза пероральных гипогликемических препаратов после операции снизилась на 50 % и более
- Снижение гликированного гемоглобина на 0.5 % за 3 месяца или достижение его уровня 7.0%
Показания к бариатрической операции у пациентов с диабетом и ИМТ 30-35 кг/м2 определяются индивидуально.
Есть данные, что бариатрическая операция в этом случае дает положительные результаты.
Необходимое обследование перед бариатрической операцией в хирургическом отделении железнодорожной больницы СКЖД Батайска
Все пациенты с морбидным ожирением должны пройти обследование для выявления возможных причин и осложнений ожирения. С учетом результатов обследования далее проводится совместное с пациентом обсуждение дальнейшей тактики лечения. Обязательно, чтобы пациент понимал все тонкости предстоящего лечения и не осталось неразрешенных вопросов.
Стандартный алгоритм обследования больного ожирением
- липидный спектр крови (ОХС, ЛПВП, ЛПНП, ТГ)
- глюкоза крови натощак, оральный глюкозо-толерантный тест (при отсутствии прямых указаний на наличие сахарного диабета)
- гликированный гемоглобин HbA1c
- АЛТ, АСТ, ГГТП
- Мочевая кислота, креатинин
- УЗИ органов брюшной полости
- ЭКГ
- Измерение АД
При наличии сахарного диабета должна быть достигнута его компенсация или субкомпенсация. При наличии дисфункции щитовидной железы также должна быть достигнута ее компенсация.
Всем пациентам обязательно проводится кардиологическое обследование с целью оценки факторов риска сердечно-сосудистых заболеваний, риска оперативного вмешательства и оценки функциональных резервов сердечно-сосудистой системы.
Доступна Онлайн консультация
Задайте свой вопрос врачу.
Запишитесь на прием для постановки точного диагноза.
Алгоритм обследования определяется индивидуально, c возможностью выполнения следующих исследований:
- ЭКГ (исключить ишемические изменения, нарушения ритма, ЭКГ-признаки перенесенного инфаркта миокарда)
- Допплер-эхокардиография с исследованием характеристик трансмитрального потока крови и оценкой локальной кинетики миокарда
- Холтеровское мониторирование ЭКГ (выявление клинически значимых нарушений ритма и проводимости, в том числе диагностически значимых пауз)
- При подозрении на ИБС – стресс-тест, при физической невозможности выполнения пациентом нагрузочной пробы показана фармакологическая стресс-эхокардиография с добутамином.
С учетом результатов обследования назначается терапия артериальной гипертензии, ишемической болезни сердца, хронической сердечной недостаточности.
Проведение УЗИ печени и желчевыводящих путей проводится с целью диагностики желчнокаменной болезни и оценки размеров печени. В связи с высокой частотой мочекаменной болезни при проведении УЗИ оценивается состояние почек.
У всех пациентов должно проводится рентгенологическое исследование органов грудной клетки. При наличии клинических признаков дыхательной недостаточности необходима оценка степени ее компенсации на основании показателей газового состава капиллярной крови (РО2и РСО2).
При морбидном ожирении распространённость синдрома обструктивного апноэ сна (СОАС) может достигать 50-98%, поэтому у всех больных необходимо выявление признаков наличия синдрома обструктивного апноэ сна. Ночная пульсоксиметрия – неинвазивный метод измерения процентного содержания оксигемоглобина в артериальной крови (SpO2) – может служить методом скрининга СОАС. При выявлении комплекса СОАС по данным анкетирования и циклически повторяющихся эпизодов значительного снижения сатурации крови кислородом более 4% от базальной показано проведение полисомнографии. При выявлении по данным полисомнографии СОАС средне-тяжёлого течения показано проведение неинвазивной вентиляции лёгких в режиме постоянного положительного давления в дыхательных путях (СРАР). Для этого осуществляется подбор специального аппарата, который позволяет поддерживать постоянное положительное давление в дыхательных путях и таким образом предотвращает остановки дыхания во сне. Этим обследованием занимается сомнолог. В нашей клинике имеется все необходимое для данных обследований современное оборудование.
Чтобы узнать варианты лечения и стоимость операций
пройдите консультацию у ведущего хирурга клиники.
Заведующий Отделением Хирургии больницы СКЖД Карукес Р. В. имеет обширный опыт и более 20 лет успешной практики. Запишитесь на прием и задайте свои вопросы специалисту.
Также обязательно проводится оценка состояния глубоких вен нижних конечностей методом ультразвуковой доплерометрии. Женщинам репродуктивного возраста необходимо использование контрацепции на этапе подготовки к операции и в течение 12-24 месяцев после операции. Для снижения риска тромбоэмболических осложнений терапия эстрогенами (заместительная гормонотерапия, оральные контрацептивы) должна быть отменена не менее чем за 1 месяц до оперативного вмешательства.
Проведение гастроскопии и скрининг на H.рylori необходимы для назначения превентивной терапии.
Противопоказания к бариатрической хирургии
Существует ряд заболеваний и состояние при которых проведение бариатрических операций противопоказано. К ним относятся:
- Обострение язвенной болезни желудка и двенадцатиперстной кишки
- Беременность
- Неустраненные онкологические заболевания
- Психические расстройства: тяжелые депрессии, психозы (в том числе, хронические), злоупотребление психоактивными веществами (алкоголем, наркотическими и иными психотропными), некоторые виды расстройств личности (психопатий)и пищевого поведения (если они не связаны с ожирением, по мнению психиатра)
- Заболевания, угрожающие жизни в ближайшее время, а также необратимые изменения со стороны жизненно важных органов (ХСН III-IV функциональных классов, печеночная, почечная недостаточность).
Какие бариатрические операции выполняют в Хирургии больницы СКЖД Батайска?
Выполняются операции как из традиционного хирургического доступа, так и с применением лапароскопической техники. Причем предпочтение отдается современным операциям, выполняемым лапароскопически.
Запишитесь на прием для точной Диагностики.
Опытный врач ответит на волнующие Вас вопросы и назначит верное лечение.
Абдоминопластика и липосакция
Не относятся к бариатрическим операциям и не должны применяться для лечения морбидного ожирения, но могут являться последующим этапом хирургического лечения, по мере снижения и стабилизации массы тела.
Установка внутрижелудочного баллона
Процедура выполняется путем установки в просвет желудка специального баллона шарообразной форм, который наполняется физиологическим раствором в объеме до 500-700 мл. Установка производится под контролем фиброгастроскопа. Баллон заполняет большую часть объема желудка, что приводит к быстрой насыщаемости после еды и более замедленной эвакуации пищевых масс из желудка Срок установки баллона до 6 месяцев, после чего он должен быть извлечен. Извлечение баллона осуществляется под общей анестезией с помощью специального инструмента под контролем фиброгастроскопа.
Показания для установки баллона:
- С целью подготовки наиболее тяжелых пациентов к операции
- Для лечения пациентов с индексом МТ <35 кг/м2
- Для лечения пациентов, психологически не готовых к более сложным вмешательствам
Противопоказания для установки баллона:
- Заболевания желудка (язва, кровотечения, операции на желудке и/или на 12-перстной кишке, грыжа пищеводного отверстия диафрагмы значительных размеров
- Заболевания, увеличивающие риск желудочных кровотечений (цирроз печени, телеангиэктазии и другие)
- Беременность
- Психические заболевания
- Зависимость от алкоголя и наркотиков
- Наличие в анамнезе операций на желудке
Регулируемое бандажирование желудка в хирургическом отделении железнодорожной больницы СКЖД Батайска
Предусматривает разделение желудка на две части по типу “песочных часов” с формированием в субкардии малой, верхней части желудка объемом 10-15 мл. Это достигается при помощи специальных регулируемых манжет, позволяющих путем инъекционного заполнения или опорожнения варьировать диаметр соустья между частями желудка и, следовательно, снижение МТ.
Показания:
Американская организация FDA рекомендует применение бандажирования желудка (Lap-Band) в лечении ожирения с ИМТ 30-35 кг/м2, при наличии сопутствующих ожирению заболеваний.
Противопоказания:
- существующие или предполагаемые аллергические реакции на силикон
наличие очагов скрытой инфекции в организме с возможной ее контаминацией во время операции и в послеоперационном периоде - грыжа пищеводного отверстия диафрагмы
- васкулиты (болезнь Шенлейн — Геноха)
- заболевания, требующие постоянного приема аспирина и нестероидных противовоспалительных средств
- аутоиммунные заболевания
- язвенная болезнь желудка и двенадцатиперстной кишки, болезнь Крона
Преимущества методики:
- Операция обладает минимальным риском и травматичностью, физиологична и приводит к значительному снижению МТ, уменьшая при этом тяжесть сопутствующих заболеваний
- Операция не предусматривает вскрытие полых органов, что позволяет существенно снизить частоту гнойно-септических осложнений
- Сохраняется естественный пассаж пищи по желудочно-кишечному тракту. Снижение МТ происходит за счет уменьшения объема потребляемой пищи, а не за счет нарушения всасывания питательных веществ, что не вызывает грубых метаболических нарушений
- Ранняя активизация больных позволяет сократить время пребывания пациента в стационаре
- Операция обратима; при необходимости можно увеличить диаметр соустья или восстановить естественную форму желудка, удалив бандаж оперативным путем или с помощью лапароскопической методики
Возможные недостатки методики:
- Требуется неоднократное посещение клиники для регулировки баллона
После потери веса, возможно расширение суживающего кольца, что требует повторной корректировки объема малого желудочка - Соскальзывание манжеты требует повторной операции
- Пролежни манжеты с миграцией в просвет желудка
- Низкая эффективность у «сладкоежек»
Доступна Онлайн консультация
Задайте свой вопрос врачу.
Запишитесь на прием для постановки точного диагноза.
Продольная резекция желудка или рукавная резекция желудка в хирургическом отделении железнодорожной больницы СКЖД Батайска
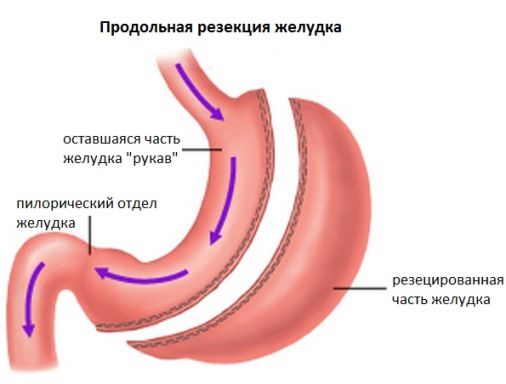 Существует ряд синонимов - вертикальная резекция желудка, рукавная гастропластика, сливинговая резекция желудка, слив-гастрэктомия, SleeveGastrectomy. Эта операция включает удаление большей части желудка, расположенной в зоне большой кривизны с сохранением кардиального сфинктера и привратника и формированием узкой желудочной трубки объемом 60-150 мл, расположенной вдоль малой кривизны. За счет малого объема желудка значительно уменьшается количество съеденной пищи, вдобавок к этому пищевые массы длительно проходят через узкую желудочную трубку и у пациента быстро возникает стойкое чувство насыщения.
Существует ряд синонимов - вертикальная резекция желудка, рукавная гастропластика, сливинговая резекция желудка, слив-гастрэктомия, SleeveGastrectomy. Эта операция включает удаление большей части желудка, расположенной в зоне большой кривизны с сохранением кардиального сфинктера и привратника и формированием узкой желудочной трубки объемом 60-150 мл, расположенной вдоль малой кривизны. За счет малого объема желудка значительно уменьшается количество съеденной пищи, вдобавок к этому пищевые массы длительно проходят через узкую желудочную трубку и у пациента быстро возникает стойкое чувство насыщения.
Преимущества методики:
- В большинстве случаев операция выполняется лапароскопически, что позволяет максимально быстро активизировать пациентов и сократить время нахождения в стационаре до 3-4 суток. Снижение избыточной массы тела достигает 60%
- Операция не предусматривает формирования новых соустий между органами, что сокращает время операции
- Сохраняется естественный пассаж пищи по желудочно-кишечному тракту. Снижение МТ происходит за счет уменьшения объема потребляемой пищи, а не за счет нарушения всасывания питательных веществ, что не вызывает грубых метаболических нарушений
- Во время операции удаляется зона желудка, где вырабатывается гормон аппетита - грелин.
Наблюдение и лечение после оперативного лечения
Важно помнить, что ожирение – хроническое заболевание. Возможности послеоперационного обследования (хирургического и общемедицинского) должны быть предоставлены всем пациентам, и такие возможности лучше реализовывать в условиях многопрофильных клиник. Хирург и терапевт ответственны за лечение сопутствующих ожирению заболеваний как перед, так и после бариатрической операции. Хирурги занимаются лечением ранних послеоперационных осложнений, терапевты – лечением сопутствующих заболеваний, отдаленных послеоперационных нехирургических осложнений. Благоприятный исход операции во многом зависит от долгосрочного сотрудничества врача и пациента.
Хирурги больницы СКЖД города Батайска постоянно повышают уровень своей квалификации, используя передовые методы лечения.
Выберите врача, у которого хотите пройти консультацию и запишитесь на прием.
Как себя вести после операции?
К сожалению операция — это не волшебная палочка и от пациента требуется мужество и терпение четко следовать нашим рекомендациям. В раннем послеоперационном периоде мы рекомендуем нашим пациентам:
- Употреблять в пищу достаточное количество белка, чтобы предотвратить потерю мышечной массы
- Не употреблять в пищу легкоусвояемые углеводы (для предотвращения демпинг-синдрома после желудочного шунтирования и билиопанкреатического шунтирования)
- Принимать таблетки в растолченном виде и отдавать предпочтение короткодействующим препаратам
- Поддерживать высокий уровень физической активности
В случае наличия у пациента сахарного диабета 2 типа прием таблетированных гипогликемических препаратов или инсулина должен осуществляться без задержек. Однако, вероятнее всего, после операции потребуется коррекция дозы, а, возможно, и отмена препаратов в целях предотвращения гипогликемии. Беременность и роды после бариатрических операций
Доступна Онлайн консультация
Задайте свой вопрос врачу.
Запишитесь на прием для постановки точного диагноза.
Когда можно планировать беременность после бариатрических операций?
После бариатрических операций планировать беременность рекомендуется не ранее чем через год. Это связано с тем, что в этот период происходит:
- активная потеря веса
- адаптация режима питания
- недостаточное поступление питательных веществ
Для молодых женщин рекомендована обязательная контрацепция.
Наблюдение после бандажирования желудка в хирургическом отделении железнодорожной больницы СКЖД Батайска.
Пациентам после бандажирования желудка (БЖ) даются диетические рекомендации по продуктам и режиму питания. Обязательно пациенты инструктируются о возможных осложнениях. К возможным поздним осложнениям относятся нарушения целостности системы бандажа, синдром “соскальзывания”, миграция манжеты в просвет желудка. В случае развития осложнений, либо недостаточного эффекта БЖ возможна хирургическая ревизия системы бандажа, а также повторные оперативные вмешательства с целью замены или удаления бандажа, либо «переделка» в другие виды операций. Также пациент должен иметь возможность периодического (до 5-6 раз в год) обращения для регулирования системы бандажа.
- Наблюдение в первый год после операции должно быть 1 раз в 3 месяца (отсчет с первого месяца после операции), пока не достигнут клинически удовлетворительный темп потери веса, при необходимости осуществляется повторная регулировка. Затем наблюдение проводится не реже 1 раза в год
- Наблюдение осуществляется мультидисциплинарной командой и должно включать диетические рекомендации / модификацию поведения/ коррекцию уровня физической активности, также при необходимости фармакологическую поддержку и хирургическое обследование
- Лабораторный контроль должен регулярно осуществляться для предотвращения дефицитов витаминов и минералов, своевременного назначения соответствующих медикаментов, контроля за снижением веса
- Регулировки бандажа должны выполняться в зависимости от потери веса и должны предусматривать возможность проведения необходимого медикаментозного лечения
- Добавка витаминов и микронутриентов для предотвращения их возможного дефицита
Хирурги больницы СКЖД города Батайска постоянно повышают уровень своей квалификации, используя передовые методы лечения.
Выберите врача, у которого хотите пройти консультацию и запишитесь на прием.
Наблюдение после шунтирования желудка
Наблюдение пациентов после гастрошунтирования в хирургическом отделении железнодорожной больницы СКЖД Батайска включает:
- Регулярный врачебный контроль в сроки после операции: 1 раз в 3 месяца в течение первого года после операции, 1 раз в 6 месяцев в течение второго года после операции, далее 1 раз в год
- Назначение витаминных и минеральных препаратов для предотвращения возможного дефицита микронутриентов
- Ежегодный лабораторный контроль должен включать в себя следующие показатели: глюкоза и (+HbA1c для больных диабетом), печеночные ферменты, витамины В1, В9 (фолат), В12, 25(OH) витамин D3, ферритин, паратгормон, белок, Hb, Ca2 +, гемоглобин, электролиты
- Согласно результатам анализов, может проводиться корректировка доз витаминных и минеральных препаратов, а в ряде случаев их парентеральное назначение
- В случае появления непереносимости лактозы -прием лактазы в таблетках
- В случае развития раннего демпинг-синдрома -прием жидкости перед едой и исключение из рациона продуктов с высоким гликемическим индексом
- В случае развития позднего демпинг-синдрома необходимо иметь в виду возможность развития гипогликемий с необходимостью соответствующей диагностики и внесений изменений в лечебную тактику
После гастрошунтирования необходимо пожизненное назначение поливитаминов, препаратов кальция (1000 мг/сут), витамина В12, сульфата железа. Индивидуально назначается профилактическая противоязвенная терапия.
К возможным осложнениям ГШ относятся: несостоятельность швов, стеноз выходного отдела из малой части желудка, развитие пептических язв, кровотечения, обструкции тонкой кишки.
Запишитесь на прием для точной Диагностики.
Опытный врач ответит на волнующие Вас вопросы и назначит верное лечение.
Наблюдение за больными после мальабсорбтивных процедур.
Наблюдение после билиопанкреатического шунтирования в хирургическом отделении железнодорожной больницы СКЖД Батайска включает:
- Первый врачебный контроль через 1 месяц после операции, затем 1 раз в 3 месяца в течение первого года после операции, 1 раз в 6 месяцев в течение второго года после операции, далее 1 раз в год
- Лабораторный контроль необходим для оценки состояния организма пациента, для подбора заместительной медикаментозной терапии
- Сроки сдачи анализов: 1, 4 и 12 месяцев после операции –далее ежегодно
- Печеночные ферменты (АЛТ, ГГТ)
- Общий анализ крови, электролиты
- Витамины B12, 25(OH) витамин D3, щелочная фосфатаза, ферритин, кальций, преальбумин, альбумин, трансферрин, креатинин, протромбиновое время и т.д.
- Анализы мочи
- Пожизненный прием поливитаминов (лучше, если таблетка может быть растворена в воде)
- Пожизненный прием витаминов А, D, E и K
- Пожизненный прием препаратов кальция, лучше в форме цитрата, суточная доза 2 грамма
- Потребление белка –минимум 90 грамм в сутки
- В случае выявления дефицитов –коррекция терапии согласно лабораторным показателям
- В профилактическом режиме лекарства могут быть назначены в таблетках
- В случае коррекции уже имеющегося дефицита возможно внутривенное введение медикаментов (за исключением кальция)
- В течение первого после операции постоянный прием ингибиторов протонной помпы/ блокаторов H2-гистаминовых рецепторов
- В случае чрезмерного газообразования, метеоризма, зловонного стула рекомендуется прием метронидазола, неомицина, препаратов панкреатических ферментов
В редких случаях (при чрезмерном снижении МТ, клинически выраженной белковой недостаточности) может потребоваться проведение парентерального питания, а при рецидивах алиментарной недостаточности – восстановление тонкой кишки. В случае недостаточного эффекта БПШ возможно выполнение ре-резекции желудка, либо дополнительное выключение тонкой кишки из пассажа пищи.
По показаниям должен проводиться дополнительный лабораторный контроль:
- при нарушениях зрения - определение витаминов А, Е и В1
- при повышенной кровоточивости -развернутый общий клинический анализ крови, определение протромбинового времени и международного нормализованного отношения (МНО)
- при развитии рефрактерного к терапии дефицита витамина D-определение ПТГ, остеокальцина, N-телопептида и остеоденситометрия
- при появлении неврологических симптомов и жалоб -определение витаминов В1, В12, Е и ниацина, а также меди в крови
- при анемии - определение ферритина, витаминов В12, А и Е, фолиевой кислоты, цинка и меди
Лечение ожирения в хирургическом отделении больницы СКЖД Батайска
- Наша клиника располагает всем необходимым операционным и анестезиологическим оборудованием для выполнения бариатрических операций
- Мы работаем в сотрудничестве с командой специалистов (эндокринолог, кардиолог, сомнолог, диетолог, ортопед-травматолог, невролог, специалист по ЛФК и другими)
- Наши врачи прошли тренинги и учебу в ведущих клиниках, осуществляющих бариатрическую помощь и лечение пациентов с ожирением
- Мы стремимся создать все необходимые условия для скорейшего выздоровления пациентов и максимально комфортного пребывания в клинике.
Чтобы узнать варианты лечения и стоимость операций
пройдите консультацию у ведущего хирурга клиники.Заведующий Отделением Хирургии больницы СКЖД Карукес Р. В. имеет обширный опыт и более 20 лет успешной практики. Запишитесь на прием и задайте свои вопросы специалисту.
Использовались материалы:
- «Клинические рекомендации по бариатрической и метаболической хирургии» Разработчик проекта НКР: Ю.И.Яшков, д.м.н., профессор, Президент МОО “Общество бариатрических хирургов”, Президент Европейской федерации хирургии ожирения и метаболических нарушений (IFSO-EuropeanChapter) в 2012-2014 гг.
- «Хирургическое лечение метаболического синдрома», Седлецкий Ю.И., 2014 г.

